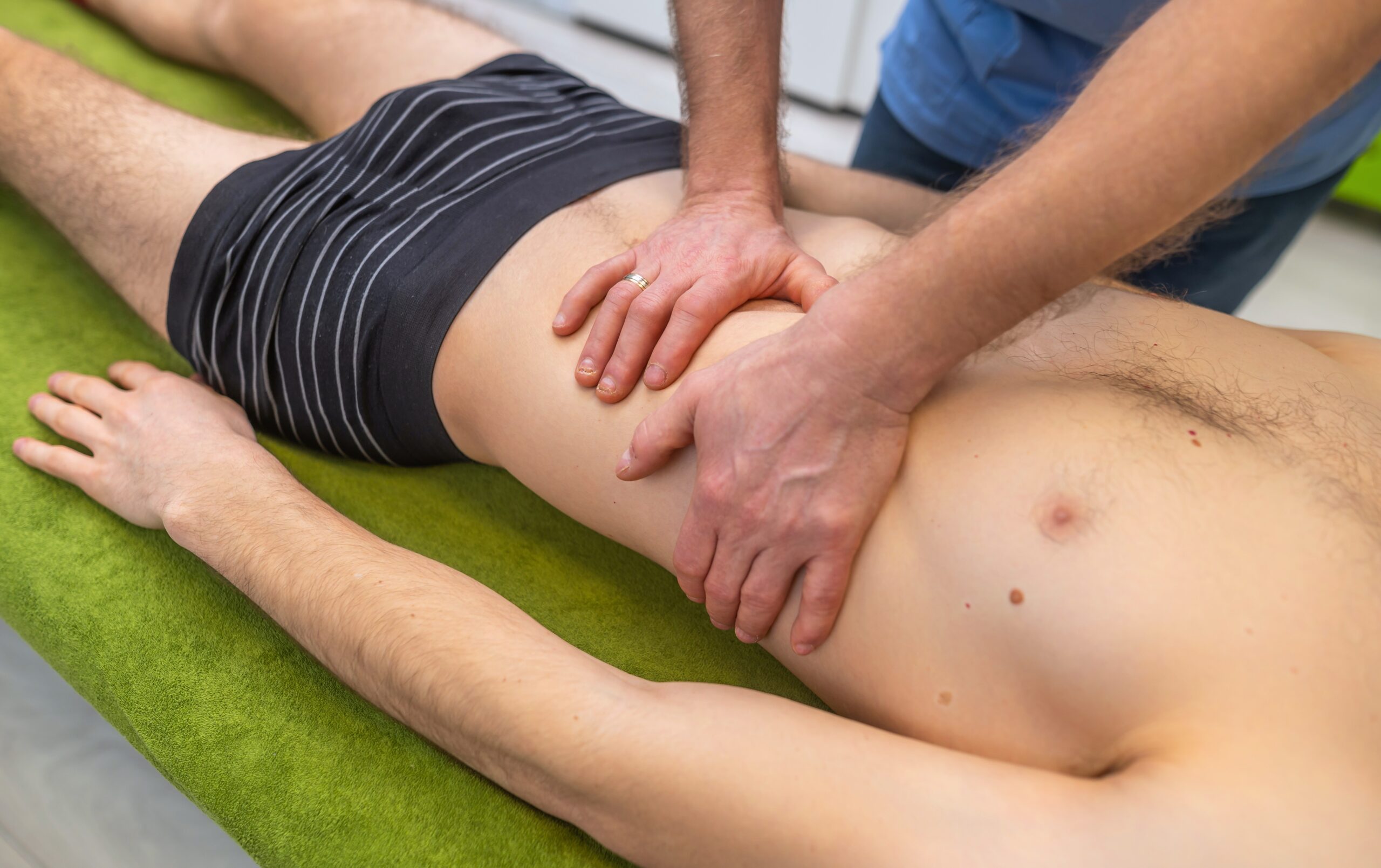
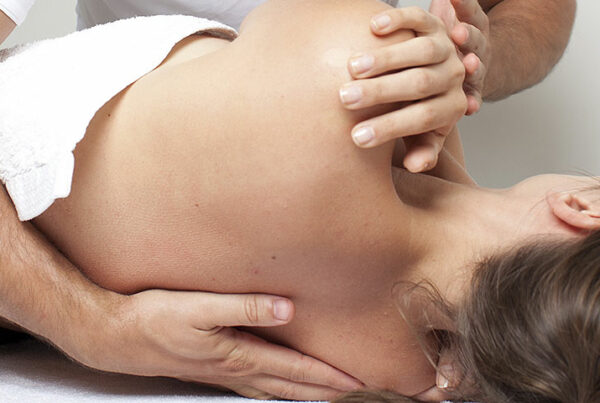
Neuralgia międzyżebrowa to najprościej mówiąc ból zwany bólem neuropatycznym w przebiegu dotkniętych nerwów międzyżebrowych (wzdłuż żeber, klatki piersiowej lub brzucha). Odczucie bólu jest bardzo intensywne i przybiera różny charakter. Dołączają się również inne objawy, które przynależą do wielu okolic ciała i różnych patologii.
Ponieważ termin neuralgia międzyżebrowa jest terminem zbiorczym obejmującym wiele odrębnych procesów patologicznych, dokładna częstość jej ogólnego występowania jest trudna do ustalenia.
Szacuje się, że w populacji ogólnej na tą przypadłość cierpi około 15% ludzi. W tej grupie aż 43% było związanych z interwencją chirurgiczną, 28% było związanych z wirusem półpaśca, podczas gdy reszta osób miała idiopatyczne lub nowotworowe pochodzenie.
Przebieg neuralgii międzyżebrowej
Patofizjologia neuralgii międzyżebrowej jest wieloczynnikowa i obejmuje różne kombinacje obwodowego i ośrodkowego układu nerwowego oraz mechanizmy psychologiczne. W niektórych przypadkach można znaleźć źródło anatomiczne lub zapalne, ale wielu pacjentów ma zaburzenia, których etiologia jest niejednoznaczna i wymaga pogłębionej diagnostyki różnicowej.
Objawy neuralgii międzyżebrowej
Neuralgia międzyżebrowa może objawiać się ostrym, promieniującym, przeszywającym, palącym lub kłującym bólem w żebrach, klatce piersiowej, często owijając się od tyłu do przodu klatki piersiowej, obejmując całe plecy lub występując w jamie brzusznej. Ból międzyżebrowy może być związany z parestezjami, takimi jak drętwienie i mrowienie, szczypanie. Ból ten może być nagły, intensywny, przypominający porażenie prądem lub może objawiać się głębokim, uporczywym bólem podżebrowym. Czas trwania bólu jest różny, zmienny osobniczo, zależny od indywidulanej sytuacji i może utrzymywać się długo po ustąpieniu czynnika chorobowego prowadząc czasem do powikłań. Poprzez swoje intensywne doznania może prowadzić do znacznego pogorszenia jakości życia. Pomimo jednoznacznej lokalizacji ważne jest podkreślenie, że każdy przypadek neuralgii międzyżebrowej może mieć unikalne cechy szczególne.
Dyskomfort jest zwykle nasilany przez ruchy, takie jak skręcanie, zginanie lub branie głębokich oddechów i może być wywoływany przez proste czynności, takie jak kaszel, kichanie, a nawet śmiech. Często ból między żebrami kojarzony jest z nieprawidłowymi odczuciami, takimi jak drętwienie i mrowienie, pieczenie w dotkniętym obszarze. Ze względu na swój pasmowaty przebieg zgodny z układem dermatomalnym, obejmującym klatkę piersiową i plecy, nazywany jest czasem nerwobólem pleców. Nawet po ustąpieniu schorzenia podstawowego ból może utrzymywać się przez dłuższy czas. Chociaż mechanizmy przyczynowe choroby są różne, ścieżki transmisji bólu pozostają takie same, co powoduje podobieństwa w podejściach do leczenia. Ból międzyżebrowy może być stały lub okresowy, ale zwykle jest na tyle silny, że zakłóca codzienne czynności i jakość życia.
Objawy generalnie mają charakter czuciowy (sensoryczny), ale czasem w ciężkich przypadkach chorobowych zaburzona jest również funkcja motoryczna, czyli ruchowa. Chociaż istnieje wiele mechanizmów przyczynowych choroby, drogi przenoszenia bólu pozostają te same. Różnice można z zauważyć w objawach dodatkowych Różne mechanizmy mogą powodować bezpośrednie lub pośrednie uszkodzenie nerwów międzyżebrowych prowadzące do stanu zapalnego tkanek dotkniętych chorobą.
Ogólna charakterystyka objawów wygląda następująco:
- Ból w klatce piersiowej jest głównym objawem neuralgii międzyżebrowej. Może być ostry, pulsujący lub palący i często jest opisywany jako uczucie kłucia elektrycznego. Ból może czasami otaczać klatkę piersiową jak pas, przebiegając wzdłuż nerwów międzyżebrowych. Często wybudzający ze snu w nocy.
- Droga bólu przebiega wzdłuż nerwów międzyżebrowych i zwykle jest zlokalizowana po bocznej stronie tułowia. Może promieniować do przodu lub do tyłu.
- Ruchy tułowia, takie jak kaszel, kichanie, obracanie tułowiem, a nawet głębokie oddychanie, mogą nasilać ból. Wstawanie z łóżka to ostrożny proces, wymagający powolnego, rozważnego ruchu, aby uniknąć podrażnienia nerwów. Ból, który może przypominać uporczywy, głęboki ból lub nagły wstrząs elektryczny, może zostać wywołany przez najmniejszy skręt lub zgięcie. Do każdej czynności trzeba podchodzić ostrożnie, aby nie wywoływać podrażnienia nerwów i zapalenia mięśni międzyżebrowych. Uważać należy na pozycje statyczne np.: dłuższe siedzenie na krześle, fotelu nasila dyskomfort. Zadania wymagające wysiłku fizycznego, takie jak podnoszenie lub noszenie, są prawie niemożliwe. Należy często zmieniać pozycję, unikając czynności wymagających skręcania lub pochylania się. Ciągła walka z bólem jest wyczerpująca, zarówno fizycznie, jak i psychicznie. Wypoczynek może zapewnić trochę wytchnienia, ale leżenie nie przynosi pełnego komfortu i może potęgować strach u pacjenta, który wie, że każda czynność może wywołać kolejny atak bólu.
- Skóra na dotkniętym obszarze może stać się bardziej wrażliwa na dotyk. Obcisłe ubranie lub bezpośredni kontakt ze skórą mogą być nieprzyjemne.
- Niektóre osoby mogą odczuwać mrowienie lub drętwienie w obszarze dotkniętym neuralgią międzyżebrową.
- Bólowi mogą towarzyszyć uczucia pieczenia, co zwiększa dyskomfort odczuwany przez osobę.
- Z powodu bólu związanego z ruchami oddechowymi niektórzy ludzie mogą unikać brania głębokich oddechów, co może prowadzić do spłycenia oddechu.
- Mięśnie międzyżebrowe mogą się zachowywać patologicznie w odpowiedzi na ból, powodując skurcze lub spazmy a dotknięty obszar może wykazywać zwiększone napięcie mięśni, co ogranicza ruchomość klatki piersiowej.
- Interakcje społeczne są ograniczone np.: śmiech, swoboda ruchu teraz przynosi ostre ukłucia bólu, jeśli zmusza do głębokiego oddechu. W nocy, osoba jest wyczerpana, a sen nie jest tak oczywisty, często przerywany w wyniku zmiany pozycji. Życie z neuralgią międzyżebrową to nieustanna sztuka poszukiwania równowagi, w której każda czynność musi być przemyślana, każde zadanie starannie rozważone. Ból jest zawsze obecny, kształtuje każdą chwilę dnia, przypominając cierpiącemu o wrażliwości jego własnego ciała.
Przyczyny neuralgii międzyżebrowej
Statystycznie dwiema najczęstszymi przyczynami nerwobólu międzyżebrowego są:
- uszkodzenie tkanki ściany klatki piersiowej i nerwów w wyniku operacji na otwartej klatce piersiowej,
- zakażenie półpaścem.
Niemniej jednak istnieje wiele innych, mniej powszechnych przyczyn np.: mastektomia lub inna operacja piersi, ucisk, ciąża, stan zapalny reaktywny, zakaźny lub nowotworowy.
Neuralgia międzyżebrowa jest często wywoływana przez podrażnienie lub ucisk nerwów międzyżebrowych. Podrażnienie lub ucisk może wynikać z różnych przyczyn np.: przepuklina dysku, stan zapalny spowodowany infekcją wirusową, taką jak półpasiec, guzy, uraz lub zmiany zwyrodnieniowe związane z wiekiem, wzmożone napięcie w mięśniach międzyżebrowych czy ograniczenia ruchomości żeber, stawów klatki piersiowej i kręgosłupa. Gdy występuje podrażnienie lub ucisk nerwów, może wystąpić reakcja zapalna. Ten stan zapalny może zwiększyć wrażliwość nerwów, przyczyniając się do bólu i innych objawów związanych z neuralgią międzyżebrową. Pacjent określa sytuacje jako zapalenie mięśni międzyżebrowych.
Podrażnienie nerwów może prowadzić do nieprawidłowej aktywacji ścieżek bólowych, wysyłając sygnały bólowe do mózgu nawet przy braku zewnętrznych bodźców bólowych. To podrażnienie nerwów może zaburzyć normalną transmisję sygnałów nerwowych. Może to skutkować nieprawidłowymi odczuciami, takimi jak mrowienie, drętwienie lub nadwrażliwość skóry w dotkniętym obszarze oraz nieprawidłowa funkcją stawów, mięśni czy powięzi.
Ból międzyżebrowy może być również przenoszony do innych obszarów ciała oddalonych lub sąsiadujących z unerwieniem międzyżebrowym. Dochodzi do jego promieniowania lub rzutowania się bólu.
Uporczywy ból i objawy związane z neuralgią międzyżebrową mogą mieć znaczący wpływ na jakość życia, często powodując ograniczenie codziennych czynności, trudności w oddychaniu i zaburzenia snu.
Najczęstsze przyczyny neuralgii międzyżebrowej
Pierwsza z nich to są zabiegi chirurgiczne wykonywane w śródpiersiu, takie jak operacja serca lub torakotomia, torakostomia lub umieszczenie rurki torakotomijnej, operacja piersi. Zdecydowanie mogą one powodować podrażnienie nerwów międzyżebrowych. Ból po operacji często nawraca i utrzymuje się wzdłuż nacięcia torakotomii utrzymując się najmniej dwa miesiące a nawet kilka lat.
Wśród sytuacji chirurgicznych nie należy zapomnieć o chorobach jamy brzucha objawiających się zapaleniem nerwów międzyżebrowych na poziomach poniżej środkowego odcinka piersiowego kręgosłupa związanych z przewlekłym bólem ściany brzucha. Taka sytuacja skłania do zbadania możliwych przyczyn chirurgicznych w obrębie jamy brzusznej lub pooperacyjnych w tej okolicy. Zapalenie nerwów międzyżebrowych w takich przypadkach podlega skomplikowanej diagnozie wykluczeniowej.
Kolejną najczęstszą przyczyną nerwobólu międzyżebrowego i bólu klatki piersiowej jest półpasiec.
Najczęściej dotyka dermatomów klatki piersiowej, czasem innych nerwów. Częstość występowania wzrasta wraz z wiekiem i ma tendencję do dotykania kobiet około 1,5 razy częściej niż mężczyzn. W ciągu życia wynosi około 30% populacji, a z tego około 10 do 20% rozwinie zespól popółpaścowy zwany neuralgią popółpaścową. Częstość występowania półpaśca znacznie wzrasta u osób w wieku 60 lat i starszych.
Półpasiec jest pierwotną chorobą zakaźną wywoływaną przez wirusa ospy wietrznej i półpaśca (VZV Varicella Zoster Virus), po której przebyciu i zagojeniu zmian skórnych wirus przemieszcza się do zwojów rdzeniowych korzeni grzbietowych, zwojów nerwów czaszkowych i rogów tylnych rdzenia kręgowego, gdzie bytuje utajony, nieaktywny przez wiele lat. U osób o osłabionej odporności, zwłaszcza u pacjentów nowotworowych, w trakcie lub po infekcji wirus może ponownie się uaktywnić, wywołując półpasiec, stan zapalny z obrzękiem, ból klatki piersiowej, ból żeber, ból mostka, ból w przestrzeniach międzyżebrowych, ograniczenie funkcji klatki piersiowej, tułowia i okolic przyległych: obręczy barkowej, kręgosłupa, jamy brzucha.
Obszar objęty wirusem obejmuje obszar unerwiony przez gałęzie nerwów czuciowych jednego lub wielu dermatomów rdzeniowych lub nerwu trójdzielnego, jednej połowy ciała, (tułowia lub głowy rzadziej kończyn), głowy. Dominującym objawem w fazie ostrej jest ból o charakterze piekącym z towarzyszącymi zaburzeniami czucia w dermatomach związanych z unerwieniem korzeniowym. W sytuacji nieleczonej może przeobrazić się w ból przewlekły, neuralgię. Pacjenci z bólem neuropatycznym wykazują wyższy stopień natężenia bólu klatki piersiowej i bólu między żebrami. Ponadto pacjenci wykazują znacząco niższą jakość życia, stosują więcej środków przeciwbólowych, zgłaszają mniejszą ulgę w dolegliwościach w wyniku leczenia.
Dodatkowymi objawami u pacjenta są: swędzenie, przeczulica lub niedoczulica, ogólne złe samopoczucie, bóle głowy, gorączka. Pęcherzyki pojawiają się po kilku dniach od zakażenia na przebiegu unerwienia skórnego. Pęcherzykowe wykwity na skórze często goją się w ciągu 3–5 tygodni, pod warunkiem, że nie dojdzie do wtórnego zakażenia bakteryjnego. Gdy zmiany skórne ulegną zagojeniu się, pomimo ustąpienia tych objawów dolegliwości bólowe mogą się utrzymywać w postaci przewlekłego zespołu bólowego, neuropatycznego o różnym stopniu natężenia. Pacjenci najczęściej opisują spontaniczny ból półpaścowy, neuropatyczny jako: stały lub przerywany, czasem o charakterze napadowym, palący, piekący, pulsujący lub ostry, strzelający, jak „dźganie nożem”, mocno uciążliwy.
Szczególnymi postaciami półpaśca są:
- półpasiec oczny,
- półpasiec uszny,
- półpasiec rozsiany,
- półpasiec nawracający.
Częstość występowania półpaśca wynosi średnio 4/1000 osób i zwiększa się w populacji dorosłych szczególnie seniorów. Badania pokazują, że w ciągu życia 10–20% populacji zachoruje na półpasiec.
Badanie przedmiotowe polega na oglądaniu, palpacji i ocenie klinicznej. Na tej podstawie stawia się rozpoznanie półpaśca.
Na podstawie czasu trwania objawów skórnych szybko można postawić rozpoznanie różnicując półpasiec z zapaleniami skóry, ospą, opryszczką (HSV), trądzikiem, liszajem pospolitym.
Czynniki ryzyka to min.: cukrzyca, niedobory odporności, nie chorowanie w przeszłości na ospę wietrzną oraz kontakt z chorym w fazie aktywnej. Półpasiec przebiega z zaostrzeniami spowodowanymi przez zimną, deszczową pogodę i stres. Neuropatia zwykle nasila się w godzinach wieczornych i w nocy. Dochodzi również do zaburzeń czucia typu allodynii (ból prowokowany przez dotyk), hiperalgezji (nadwrażliwości bólowej na bodźce mechaniczne i termiczne, np. kontakt skóry zmienionej chorobowo z ubraniem) i hipoestezji (osłabienia czucia dotyku i temperatury).
Inne przyczyny neuralgii międzyżebrowej prezentują się pod postacią różnych chorób lub zespołu objawów. Oto kilka z nich.
- Przepuklina krążka międzykręgowego zwana potocznie, niestety mylnie, wypadnięciem dysku to kolejna przyczyna. Przemieszczone jądro miażdżyste, będące zawartością krążka międzykręgowego może wywierać nacisk na nerwy międzyżebrowe.
- Uraz fizyczny, taki jak wypadki samochodowe lub upadki, mogą zaburzyć normalną biomechanikę kręgosłupa i nerwów międzyżebrowych, przyczyniając się do rozwoju neuralgii międzyżebrowej. Urazy klatki piersiowej i żeber jako urazy fizyczne prowadzące do złamania, pęknięć lub stłuczeń, mogą powodować ucisk nerwów międzyżebrowych lub ich podrażnienie. Może to być związane z bezpośrednim uszkodzeniem nerwu lub otaczających go struktur, co skutkuje stanem zapalnym i/lub uwięźnięciem nerwu (wtórnym do bliznowacenia lub stanu zapalnego). Ten ucisk może być wynikiem różnych schorzeń, takich jak przepuklina dysku, ucisk mięśni, stan zapalny, a nawet guz. Biomechanika kręgosłupa i otaczających go struktur może wpływać na nacisk wywierany na nerwy międzyżebrowe. Mogą również występować przypadki uwięźnięcia nerwu międzyżebrowego bez urazu, na przykład w przypadku zespołu uwięźnięcia nerwu skórnego przedniego, w którym dolne nerwy międzyżebrowe (TH7-TH11) i/lub nerwy podżebrowe (TH12) zostają uwięźnięte, najczęściej w najbardziej bocznym przedziale mięśnia prostego brzucha. Rozciąganie nerwów może prowadzić do neuropraksji międzyżebrowej, która może wystąpić w ciąży. Inne sytuacje, które mogą również przyczyniać się do urazów napięciowych to wodobrzusze, otyłość, nawracający i częsty kaszel.
- Sytuacje nowotworowe takie jak guzy klatki piersiowej mogą uciskać nerwy międzyżebrowe i powodować ból.
- Procesy zakaźne lub reaktywne mogą również prowadzić do neuralgii międzyżebrowej. Zalicza się tu w/w półpasiec, ale również zapalenia opłucnej i neuropatie obwodową w wyniku cukrzycy. W przypadku źródła zakaźnego dochodzi do uszkodzenia nerwu zarówno ze strony źródła zakażenia, jak i odpowiedzi immunologicznej, która ma na celu usunięcia takiego zakażenia. W przypadku zakażenia wirusem półpaśca podstawową patofizjologią jest ponowna aktywacja i replikacja wcześniej uśpionego wirusa w rogu tylnym rdzenia kręgowego oraz jego przemieszczanie się w dół nerwu i dotkniętego dermatomu. Takie zapalenie lub bezpośredni uraz prowadzi do uwolnienia cytokin i usunięcia mieliny, pozostawiając odsłoniętą aksolemmę i powodując niewłaściwą regulację przewodnictwa impulsów. W rezultacie powstają rozregulowane i nieodpowiednie potencjały czynnościowe w kanałach jonowych, co powoduje ból. Ten stan z czasem może prowadzić do centralnej sensytyzacji, a później do rozwoju zaburzeń psychosomatycznych.
- Infekcje dróg oddechowych, takie jak zapalenie oskrzeli lub zapalenie płuc, mogą czasami prowadzić do neuralgii międzyżebrowej.
- Zespół pływającego żebra lub zespołu ześlizgu żebra. Ten zespół występuje, gdy dolne żebro nie jest przyczepione do mostka, co może powodować podrażnienie nerwów międzyżebrowych Doświadczenie Mechanizm pokazuje, że zespół pływającego żebra pojawia się, gdy jedno z żeber zsuwa się z miejsca, powodując rozciąganie więzadeł podtrzymujących żebra. Może to dotyczyć dowolnego żebra, choć to 10 żebro najczęściej ulega ześlizgowi, ponieważ jest przyczepione przez luźną, włóknistą tkanką, która jest podatna na rozciąganie. Zespół pływającego żebra może być wywołany przez zapalenie oskrzeli, rozedmę płuc, alergie i astmę, zapalenie zatok lub przewlekły kaszel. Może również wynikać z operacji klatki piersiowej: płuc, serce lub piersi z resekcją węzłów chłonnych. Osoby cierpiące na zespół pływającego żebra zgłaszają przewlekły ból w klatce piersiowej, który nasila się, gdy żebra są przesunięte w górę. Jest to dosyć ciekawa sytuacja, ponieważ nerwobóle międzyżebrowe mogą promieniować do prawej dolnej ćwiartki brzucha, naśladując zapalenie wyrostka robaczkowego lub do pleców sugerując kamicę nerkową. Ważna jest tutaj diagnostyka różnicowa tych objawów.
- Zwyrodnienie kręgów piersiowych może prowadzić do zmian strukturalnych, które uciskają nerwy międzyżebrowe. Spondyloartropatie są możliwe u dorosłych w każdym wieku, ale dominującym okresem życia jest wiek powyżej 60 r. ż. Prowadza one do ograniczonej ruchomości lub sztywności kręgosłupa, szczególnie w odcinku piersiowym, co może zwiększać ryzyko wystąpienia neuralgii międzyżebrowej. Normalna biomechanika kręgosłupa wymaga odpowiedniego zakresu ruchu i elastyczności, aby uniknąć nadmiernego nacisku na nerwy.
- Pewne powtarzające się ruchy, czynności mogą powodować podrażnienie nerwów międzyżebrowych. Powodują nadmierne obciążenie okolicy klatki piersiowej zwiększając ryzyko wystąpienia neuralgii międzyżebrowej. Może to obejmować określone czynności zawodowe lub sportowe a nawet nieprawidłowa postawa ciała, prowadząca do nacisku na kręgosłup lub nerwy, może przyczyniać się do neuralgii międzyżebrowej. Nieprawidłowa postawa może powodować zaburzenia równowagi biomechanicznej, które wpływają na rozkład obciążeń na kręgosłup i sąsiednie struktury. W tej sytuacji to mięśnie międzyżebrowe i inne mięśnie tułowia odgrywają kluczową rolę w biomechanice klatki piersiowej. Nadmierne napięcie mięśni, skurcze lub zaburzenia równowagi mogą przyczyniać się do ucisku nerwów międzyżebrowych.
Badanie pacjenta z podejrzeniem neuralgii międzyżebrowej
Kiedy pacjent zgłasza się z bólem klatki piersiowej lub górnej części brzucha, dokładny wywiad i badanie fizykalne mają pierwszorzędne znaczenie. Ból neuralgii międzyżebrowej zwykle przebiega wzdłuż dotkniętego dermatomu lub w formie pasma, często odczuwany jako ból, ucisk, kłucie, ból i/lub pieczenie wzdłuż żeber, klatki piersiowej i/lub pleców i/lub górnej części brzucha. Ból ten może być również opisany jako parestezje, takie jak drętwienie i mrowienie. Wiele razy, szczególnie w zespole popółpaścowym, pacjenci mogą odczuwać znaczną przeczulicę wzdłuż bolesnego obszaru.
Ból może być dramatycznie nasilony przez aktywność fizyczną lub nieoczekiwane ruchy, takie jak gwałtowny skręt tułowia, skakanie, śmiech, kaszel, kichanie, a nawet oddychanie. Ból może być stały lub przerywany. Historia wcześniejszej operacji klatki piersiowej, urazu lub zakażenia półpaścem wymaga oceny, chociaż neuralgia międzyżebrowa może wystąpić bez znanego incydentu wywołującego.
Podczas badania fizykalnego pacjent może potwierdzić allodynię (przeczulicę) na lekki dotyk i/lub hiperalgezję na ukłucie szpilką, opisaną jako kłująca lub paląca, często z towarzyszącym drętwieniem w rozmieszczeniu jednego lub więcej dermatomów odpowiadających rozmieszczeniu nerwów międzyżebrowych. Mimowolne skurcze poszczególnych mięśni i zmiany koloru skóry nad dotkniętym obszarem, a także utrata czucia nad dotkniętym dermatomem, również wskazują na uszkodzenie nerwów. Palpacja lub rozciąganie dotkniętego nerwu może wywołać ból.
Jednym z elementów badania, które może być pozytywne w przypadku neuralgii międzyżebrowej, jest objaw Schepelmanna. Pacjent potwierdzi nasilenie bólu podczas bocznego pochylenia lędźwiowo-piersiowego w stronę bólu. Wtedy dochodzi do ucisku struktur międzyżebrowych, podczas gdy nasilenie bólu podczas odchylania się od przeciwnego boku może wskazywać na ból opłucnowy (rozdęcie opłucnej). W przypadku zespołu trądziku pospolitego objaw Carnetta może być dodatni. Obserwujemy wtedy zwiększony ból przy palpacji dotkniętego obszaru podczas angażowania mięśni brzucha.
Jeśli pacjent przebył wcześniej operację klatki piersiowej, należy uzyskać szczegółowe informacje na jej temat i wskazania do operacji, a także czas i wszelkie potencjalne powikłania. W każdej sytuacji pacjent może wymagać bardziej szczegółowego badania. Pacjenci często opisują ból po torakotomii jako piekący lub kłujący, zlokalizowany w jednym lub dwóch sąsiednich dermatomach w przebiegu dotkniętego nerwu lub nerwów, co odpowiada miejscu operacji.
Badanie fizykalne powinno obejmować dokładną ocenę blizny pooperacyjnej i palpację dotkniętego obszaru, wywołującego objawy bólu neuropatycznego. Podobnie tępy lub penetrujący uraz klatki piersiowej może również objawiać się tworzeniem blizny i analogicznymi wzorcami bólu. W przypadku półpaśca pacjenci mogą mieć historię wcześniejszych incydentów choroby lub immunosupresji. Badanie fizykalne może wykazać wysypkę pęcherzykową w obrębie dotkniętego dermatomu w ostrej fazie lub możliwe blizny w przypadku przewlekłego bólu popółpaścowego. Inne istotne informacje i badania obejmują ciążę i poród, choroby autoimmunologiczne, proces nowotworowy lub zaburzenia metaboliczne i żywieniowe.
Rozpoznanie niepowikłanej neuralgii międzyżebrowej opiera się wyłącznie na wywiadzie i badaniu fizykalnym. Diagnostyczna blokada nerwu międzyżebrowego może pomóc w rozpoznaniu, choć jest stosowana bardzo rzadko. Chociaż badanie fizykalne i wywiad mogą wystarczyć do postawienia diagnozy neuralgii międzyżebrowej, w niektórych przypadkach wskazane mogą być badania obrazowe. W przypadku urazu, RTG lub tomografia komputerowa mogą być przydatne w wykazaniu ucisku lub złamanego żebra lub ciała obcego. Jeśli u pacjenta wykonano torakotomię w celu usunięcia nowotworu, ból w klatce piersiowej może być również oznaką nawrotu nowotworu i przerzutów do ściany klatki piersiowej. W takiej sytuacji wskazane może być wykonanie tomografii komputerowej lub obrazowania metodą rezonansu magnetycznego.
W niektórych przypadkach elektromiografia może być przydatna do oceny funkcji nerwów międzyżebrowych. Podczas oceny pacjenta z podejrzeniem półpaśca, wywiad i badanie fizykalne z charakterystyczną wysypką pęcherzykową ograniczoną do jednego dermatomu mogą wystarczyć w praktyce klinicznej do postawienia diagnozy, ale w nietypowych przypadkach można uwzględnić badanie PCR lub biopsję skóry, aby pomóc wzmocnić diagnozę. Ponieważ jest to diagnoza z wykluczenia, ważne jest wykluczenie wszelkich patologii serca, płuc i/lub przewodu pokarmowego, w stosownych przypadkach, ze wszystkimi wskazanymi skierowaniami, obrazowaniem i/lub testami diagnostycznymi. Na przykład, jeśli główną skargą jest ból w górnej części brzucha, USG jamy brzusznej, TK lub skierowanie do specjalisty może pomóc wykluczyć patologię leżących u narządach wewnętrznych. Należy również wziąć pod uwagę przepuklinę dysku piersiowego powodującą radikulopatię piersiową i można ją ocenić za pomocą rezonansu magnetycznego klatki piersiowej i kręgosłupa.
Leczenie neuralgii międzyżebrowej
Biorąc pod uwagę, że neuralgia międzyżebrowa ma wiele różnych przyczyn stąd istnieją różne sposoby leczenia. Leczenie chorego zależy od czasu trwania zespołu bólowego i rodzaju zgłaszanego bólu.
Gdy można zidentyfikować czynniki wywołujące, ważne jest, aby spróbować je złagodzić. Na przykład, jeśli pacjent ma przewlekły kaszel, który może przyczyniać się do tego bólu, być może korzystne okażą się leki przeciwkaszlowe.
Jeżeli u chorego występuje przeczulica lub hiperalgezja na bodźce, zaleca się leczenie lidokainą, powierzchniowo kapsaicyną, kwasem acetylosalicylowym. Plaster z kapsaicyną o wysokim stężeniu, 8%, można stosować miejscowo.
Stosuje się również blokady układu współczulnego, blokady zewnątrzoponowe czy blokady nerwów międzyżebrowych. W przypadku ich skuteczności można rozważyć neurolityczną blokadę nerwów międzyżebrowych fenolem lub alkoholem. W przypadku operacji klatki piersiowej ważne jest określenie prewencyjnego i wieloaspektowego planu kontroli bólu, w tym blokady nerwobólowej lub obwodowej. Może to pomóc w osiągnięciu dobrej reakcji przeciwbólowej w ostrej fazie, a tym samym zmniejszyć prawdopodobieństwo rozwoju powikłań pooperacyjnych i poprawić mechanikę i funkcję płuc poprzez zmniejszenie usztywnienia. Podobną skuteczność można osiągnąć stosując blokadę nerwów w obrębie kręgosłupa. W niektórych sytuacjach obserwuje się skuteczność ablacji częstotliwością radiową pod kontrolą obrazową nerwów międzyżebrowych lub nawet odpowiadających im zwojów korzeni grzbietowych.
W leczeniu farmakologicznym wykorzystuje się leki przeciwdepresyjne, przeciwdrgawkowe (gabapentyna, pregabalina) lub opioidy, niesteroidowe leki przeciwzapalne (NLPZ), jako strategie zapobiegawcze i łagodzenie etiologii, co może zmniejszyć rozwój przewlekłego bólu. W tym przypadku można zastosować trójpierścieniowe leki przeciwdepresyjne, selektywne inhibitory wychwytu zwrotnego serotoniny, selektywne inhibitory wychwytu zwrotnego noradrenaliny. Stosuje się również leki przeciwwirusowe z kategorii analogów nukleozydów (acyklowir), które przyjmowane na wczesnym etapie choroby półpaśca, zmniejszają nasilenie i czas trwania ostrego bólu poprzez hamowanie replikacji wirusa. Podobnie glikokortykosteroidy mają pewien umiarkowany wpływ na objawy ostrego półpaśca, ale nie zmniejszają rozwoju neuralgii popółpaścowej.
Stosuje się również przezskórną elektryczna stymulację nerwów, jeśli lokalizacja i badanie nie stwarzają przeciwwskazań, która wspomaga leczenie farmakologiczne.
Bardziej inwazyjne opcje to chirurgiczna neurektomia, grzbietowa rizotomia lub czuciowa ganglionektomia odpowiednich nerwów międzyżebrowych. Metody te nie są często stosowane ze względu na nieodwracalność deficytów czuciowych i neurologicznych w przebiegu powikłań pooperacyjnych.
Rokowanie w neuralgii międzyżebrowej
Rokowanie w przypadku neuralgii międzyżebrowej jest różne. Niektórzy pacjenci osiągają ustąpienie objawów z czasem, z zastosowaniem lub bez zastosowania środków konserwatywnych, podczas gdy u innych rozwija się przewlekły ból, który może być znaczącym źródłem zachorowalności.
Badania wskazują, że u nawet 5% pacjentów rozwiną się ciężkie przewlekłe objawy, które są niepełnosprawne i utrudniają normalne życie po operacji klatki piersiowej. Badania kliniczne pokazują powolną redukcję liczby pacjentów zgłaszających objawy neuralgii w ciągu kilku lat po wystąpieniu pierwszych objawów. Obserwuje się u około 40% w populacji chorych ograniczenia w codziennej aktywności z powodu bólu, polegające na zmniejszonej sprawności fizycznej i gorszej jakości życia.
Większość przypadków neuralgii występuje u pacjentów powyżej 50 roku życia i/lub z obniżoną odpornością. Ból międzyżebrowy może ograniczać życie, zmniejszać aktywność, wpływać na sen i powodować depresję.
Powikłania neuralgii międzyżebrowej
Wiele powikłań może wynikać z neuralgii międzyżebrowej. Jednym z głównych powikłań ostrej neuralgii międzyżebrowej jest pogorszenie mechaniki oddychania. Ta sytuacja może mieć istotny wpływ na śmiertelność osób starszych, szczególnie pacjentów po operacji lub z obniżoną odpornością z wieloma chorobami współistniejącymi. Ponadto ciężar przewlekłego bólu i jego wpływ na zdrowie psychiczne i fizyczne jako całość stanowią poważne wyzwanie.
Znieczulenie zewnątrzoponowe wiąże się z ryzykiem min.: uszkodzenia rdzenia kręgowego, przypadkowego przebicia opony twardej, sympatektomii, niedociśnienia, nudności, wymiotów, zatrzymania moczu, infekcji i krwawienia. Regionalne techniki interwencyjne wiążą się z uszkodzeniem nerwów lub otaczających struktur i toksycznością znieczulenia miejscowego.
Wszystkie farmakologiczne metody leczenia mają dobrze znane skutki uboczne i możliwe reakcje z innymi lekami. Opioidy stwarzają ryzyko uzależnienia, depresji oddechowej.
Powikłaniem jest również ryzyko rozwoju przewlekłego bólu międzyżebrowego.
Wszystkie te powikłania stanowią wyzwania w opiece nad pacjentami z neuralgią międzyżebrową. Aby zmniejszyć występowanie ryzyka powikłań należy skoordynować współpracę pomiędzy specjalistami, mobilizować pacjentów, dokładniej rozpoznawać przyczynę bólu i jego kontrolę oraz edukować pacjentów. Wykorzystanie modelu interdyscyplinarnego prowadzi do uzyskania lepszych wyników leczenia pacjentów.
Diagnostyka różnicowa neuralgii międzyżebrowej w osteopatii
Diagnostyka różnicowa bólu w okolicy klatki piersiowej może być dość obszerna. Jedną z metod kategoryzacji jest podział na urazowe i atraumatyczne oraz mięśniowo-szkieletowe, neuropatyczne i trzewne. W przypadku urazu z bólem zlokalizowanym w ścianie klatki piersiowej, należy zbadać możliwość złamania żebra, uszkodzenia tkanek miękkich (chrząstki międzyżebrowej i mięśni) oraz kompresyjnych złamań kręgów. Uraz może uszkodzić narządy trzewne, dlatego należy wykluczyć rozwarstwienie aorty, stłuczenie płuc, krwiak/odmę opłucnową lub ból przeniesiony z uszkodzenia serca, płuc lub innych narządów trzewnych.
W przypadkach atraumatycznych należy wziąć pod uwagę źródła mięśniowo-szkieletowe, neuropatyczne, takie jak zapalenie opłucnej, zapalenie chrząstek żebrowych, zespół Tietzego (Tietza), nowotwór złośliwy, pierwotny lub przerzutowy do kręgosłupa lub ściany klatki piersiowej i korzeniowe. Zawsze należy brać pod uwagę i wykluczać źródła bólu trzewnego, takie jak zatorowość płucna, zawał mięśnia sercowego i rozwarstwienie aorty. Jeśli pacjent skarży się na ból w górnej części brzucha, należy wykluczyć przyczyny żołądkowo-jelitowe.
Leczenie neuralgii międzyżebrowej przez Dyplomowanego Osteopatę w Centrum Medycyny Osteopatycznej.
Dla osób, które cierpią na neuralgia międzyżebrowa nazywaną przez pacjentów nerwobólem międzyżebrowym lub zapaleniem mięśni międzyżebrowych ważne jest znalezienie skutecznych rozwiązań w celu złagodzenia tej sytuacji. Często jest to złożone zadanie dla osteopaty i każdego innego specjalisty. W tym kontekście osteopatia wyłania się jako obiecujące podejście, którego celem jest diagnostyka różnicowa i leczenie bólu międzyżebrowego poprzez zajęcie się jego podstawowymi aspektami fizjologicznymi i przyczynami.
Konsultacja z Dyplomowanym Osteopatą jest zalecana w celu oceny przydatności osteopatii jako uzupełnienia lub alternatywy dla leczenia szpitalnego. Współpracując z innymi specjalistami, osteopata może odegrać kluczową rolę w zintegrowanym leczeniu neuralgii międzyżebrowej.
Osteopatia jako część podejścia medycznego bazuje na anatomii i fizjologii i wyróżnia się holistycznym podejściem skupionym na delikatnej manipulacji tkankami, stawami i mięśniami, powięzią w celu przywrócenia strukturalnej i funkcjonalnej równowagi organizmu. W konkretnym przypadku neuralgii międzyżebrowej, Dyplomowany Osteopata przeprowadza dokładną ocenę w celu zidentyfikowania możliwej przyczyny bólu międzyżebrowego, nierównowagi, ograniczeń ruchu i napięcia w dotkniętych obszarach, szczególnie w kręgach, żebrach i otaczających tkankach.
Techniki osteopatyczne często obejmują precyzyjne manipulacje stawami, ukierunkowane rozciąganie mięśni i delikatne mobilizacje. Te interwencje mają na celu poprawę krążenia krwi i limfy, zmniejszenie miejscowego stanu zapalnego i złagodzenie nacisku na nerwy międzyżebrowe. Osteopatia działając w sposób nieinwazyjny oferuje uzupełniające podejście, które może pomóc złagodzić objawy neuralgii międzyżebrowej.
Wielu pacjentów zgłasza znaczną poprawę swojego stanu po regularnych sesjach osteopatii. Ważne jest podkreślenie, że osteopatia nie leczy tylko objawów w izolacji, ale również koncentruje się na identyfikacji i leczeniu podstawowych przyczyn neuralgii międzyżebrowej. To kompleksowe podejście pomaga zapewnić trwałe rezultaty i poprawić jakość życia dotkniętych nią osób.
Celem leczenia osteopatycznego jest zmniejszenie napięcia na dotkniętych nerwach. Każda neuralgia odpowiada konkretnemu nerwowi.
Dyplomowany Osteopata będzie w stanie:
- przywrócić elastyczność mięśniom w celu zmniejszenia i/lub złagodzenia nacisku wywieranego na nerw,
- przywrócić ruchomość kręgów,
- przywrócić funkcje motoryczne narządów dotkniętych stanem zapalnym lub podrażnieniem,
- wyeliminować miejscowe przykurcze mięśni.
Inna możliwa interwencja może obejmować manipulację kręgosłupem piersiowym w celu złagodzenia ucisku. Gdy występuje utrudniony ruch jednego lub większej liczby kręgów piersiowych, może to wywołać reakcję zapalną i fizycznie podrażnić nerwy międzyżebrowe. Jest to szczególnie możliwe, jeśli zaangażowany jest staw żebrowo-kręgowy, uniemożliwiając odpowiednia pracę żeber. Manualne uwolnienie stawów międzykręgowych i żebrowo-poprzecznych w tym obszarze może w niektórych przypadkach usunąć ucisk, zapewniając ulgę.
Leczenie manualne patrzy na ciało jako całość. Dlatego podczas każdej sesji Dyplomowany Osteopata w Centrum Medycyny Osteopatycznej sprawdza, czy całe Twoje ciało działa prawidłowo i upewni się, że odzyskuje naturalną równowagę.
Osteopatia jest zalecana w celu złagodzenia neuralgii. Stosując delikatne manipulacje dostosowane do każdego pacjenta, Twój specjalista uwolni Twoje nerwy od bolesnego nacisku. Jednak ta naturalna metoda nie powinna zastępować niektórych metod leczenia i diagnoz. W niektórych przypadkach konieczna jest dalsza opieka zespołu multidyscyplinarnego. Osteopata działa jak ogniwo w łańcuchu, aby pomóc przejść przez ten trudny etap tak płynnie, jak to tylko możliwe. Zadaniem osteopaty jest ustalenie dokładnej przyczyny dyskomfortu. Badając historię medyczną pacjenta i palpując punkty na ciele, osteopata może zidentyfikować obszary i nerwy, które są dotknięte w tym czynników nasilających ból. W przypadku neuralgii nerwu trójdzielnego (twarzowej) na przykład może to być wynikiem przyjmowania leków, stresu lub spożywania alkoholu. Należy dowiedzieć się wszystkich szczegółów, które mogły wywołać neuralgię. W niektórych schorzeniach np.: nowotworu osteopatia ma na celu złagodzenia skutków ubocznych przyjmowania leków lub bólu pooperacyjnego.
Punkty spustowe mięśniowo-powięziowe i neuralgia międzyżebrowa jako technika osteopatyczna
Punkty spustowe mięśniowo-powięziowe i neuralgia międzyżebrowa to dwa powiązane ze sobą pojęcia dotyczące zdrowia mięśni i nerwów. Punkty spustowe mięśniowo-powięziowe, często określane jako „punkty węzłowe”, to określone obszary napięcia i skurczu mięśni, które mogą powodować ból miejscowy lub rzutowany. Z drugiej strony neuralgia międzyżebrowa obejmuje podrażnienie lub ucisk nerwów międzyżebrowych znajdujących się między żebrami.
W kontekście neuralgii międzyżebrowej punkty spustowe mięśniowo-powięziowe mogą odgrywać znaczącą rolę. Te wrażliwe punkty w mięśniach międzyżebrowych lub otaczających mięśniach mogą przyczyniać się do podrażnienia nerwów międzyżebrowych. Po aktywacji te punkty spustowe mogą powodować ból miejscowy, jak również ból rzutowany wzdłuż nerwów międzyżebrowych, tym samym zaostrzając objawy neuralgii międzyżebrowej. Leczenie punktów spustowych mięśniowo-powięziowych może być ważnym elementem radzenia sobie z neuralgią międzyżebrową. Podejścia terapeutyczne mogą obejmować techniki manualne, takie jak uwalnianie mięśniowo-powięziowe i uwalnianie punktów spustowych, a także ćwiczenia wzmacniające i rozciągające ukierunkowane na zaangażowane mięśnie.
Osteopatyczne leczenie neuralgii międzyżebrowej może obejmować różne techniki w celu złagodzenia napięcia mięśni, poprawy ruchomości klatki piersiowej i zmniejszenia podrażnienia nerwów międzyżebrowych. Wykorzystanie punktów spustowych (lub punktów spustowych) w mięśniach międzyżebrowych jest specyficznym, ale nie jedynym podejściem osteopatycznym, które może być korzystne. Leczenie osteopatyczne polega na zmniejszaniu stanu zapalnego, aktywacje układu odpornościowego, limfatycznego, poprawę krążenia i zmniejszaniu bólu klatki piersiowej.
Osteopatia stosuje podejście holistyczne, biorąc pod uwagę ciało jako całość. Osteopata może oceniać inne struktury, takie jak przepona, mięśnie brzucha, górny otwór klatki piersiowej i inne sąsiednie struktury, aby upewnić się, że zachowana jest ogólna równowaga układu mięśniowo-szkieletowego całego ciała. Można wprowadzić korekty w celu poprawy ogólnej biomechaniki ciała pacjenta.
Oprócz manipulacji i technik manualnych, osteopata może zalecić określone ćwiczenia i udzielić porad dotyczących postawy ciała. Ma to na celu wzmocnienie, uelastycznienie i ustabilizowanie zaangażowanych mięśni, zapobieganie nawrotom choroby i promowanie zdrowej postawy ciała, co pozwala zmniejszyć nacisk na nerwy międzyżebrowe. Ważne jest, aby pamiętać, że ból neuralgii międzyżebrowej może prowadzić do utraty kondycji w wyniku unikania aktywności fizycznej.
Jeśli potrzebują Państwo wsparcia osteopatycznego zapraszamy serdecznie do kontaktu z Centrum Medycyny Osteopatycznej.